A beira do leito transforma Medicina em relação médico-paciente. Conexão de conhecimentos e de habilidades emitidos, recebidos e, de modo especial, uma troca que se dá em forma de comunicação.
Este início de século XXI vê consolidarem-se movimentos da segunda metade do século passado figurados como recortes do galopante progresso técnico-científico em consonância com a crescente visão de respeito a direitos humanos.
Há exatos 45 anos, a Bioética faz contribuições neste campo. Ela posta-se austera e responsável em prol de empreendedoras tomadas de decisão. Dá sustentação a verdadeiros artesanatos de harmonia entre Medicina – e ciências da saúde-, médico- e profissionais da saúde-, paciente – e familiar-, instituição de saúde e sistema de saúde.
Mudanças “quânticas” de contextos na beira do leito, concretizadas em combinados de benefício possível, adversidade em potencial, diversidade de desejos, pluralidade de preferências e plausibilidade de objetivos, têm provocado sucessivos confrontos na vivência da beira do leito. Não faltam vagantes dilemas e percursos em labirinto. Problemas fortemente animados por incertezas e por probabilidades de uma Medicina ininterruptamente submetida a validações e a revalidações.
Anamnese, exame físico, exames complementares e planejamento terapêutico são termos tão clássicos na definição quanto calidoscópicos na circunstância. No cenário de veemência da beira do leito, o médico – e o profissional da saúde em geral- precisa mais do que fundamentos científicos, diretrizes clínicas e protocolos de conduta. Pois, a individualização da relação médico-paciente significa lidar com potências e vulnerabilidades da expressão da condição humana. Diferenças de pensamento e discordâncias de atitudes acontecem, invariavelmente, mais ou menos perceptíveis e perturbadoras. Uma consultoria de Bioética torna-se bem-vinda. Cada vez mais. A prudência a valoriza e o zelo a prestigia. A energia moral de dois alicerces éticos. O norte que favorece o indispensável equilíbrio no cuidado de um ser humano por outro ser humano.
A técnico-ciência reforma a Medicina dia-a-dia. A relação médico-paciente assume novos aspectos caso-a-caso. Concordâncias e discordâncias de esperanças acontecem. Um denominador comum ético responde pelo nome de consentimento, uma atenção intimamente ligada à Bioética. Assim como o médico aprende o que deve ser feito, o paciente apreende conforme lhe toca a recomedação.
Há utilidade na presença de um bioeticista, uma vez instalada uma situação conflituosa na beira do leito. É cooperação que requer confiança. É entender que apreciações morais seguindo simplesmente a própria intuição podem não ser suficientes. É estar consciente da validade do olhar perceptivo de seleção de meios e revelador de possíveis fins.
É notório que todos os dias, médicos podem vir a cometer pequenos deslises éticos, nada intencional, nada imperdoável, mas passíveis de representar desatenção ao Código de Ética Médica. Nem sempre dá para checar se os diâmetros dos poros do filtro ético utilizado em cada processo de tomada de decisão são adequados, o tempo limita, a rotina faz soar desnecessário e, além do mais, é muito comum a necessidade de se fazer interpretações do texto dos artigos em função das circunstâncias. Interpretar exige capacitação.
O que acontece é que não é ainda rotineira a presença de um bioeticista na beira do leito para contribuir com uma desejável interdisciplinaridade. Então, que cada médico possa desenvolver um solilóquio valendo-se de alguns conceitos da Bioética. Assim procedendo, ele transitará mais preparado para cumprir o seu papel de maximizar o benefício e minimizar o malefício respeitando pontos de vista do paciente. Na verdade, “muita coisa da bioética” já acontece intuitivamente no exercício profissional corriqueiro e como fruto de aprendizados caso-a-caso, o que, nem sempre, é enxergado como prática de bioética.
Empenhar-se por recuperar órgãos doentes e ao mesmo tempo preservar os sãos e não agravar comorbidades é a idealidade perante a duplicidade de efeitos- positivos e negativos- que todo método útil, diagnóstico ou terapêutico, determina em Medicina. Desta maneira, conexões médico-paciente tornam-se mais humanas quando sementes de bioética, simples e eficientes, germinam do próprio médico num campo ético de confiança.
Renúncia é expressão que permeia atos envolvendo a bioética. Alguma intenção, alguma atuação, alguma realização ficará rejeitada quando da resolução de confrontos. Tolerância nas questões de opinião e moderação nas questões técnico-científicas são exigidas e demandam uma forma de deliberação.
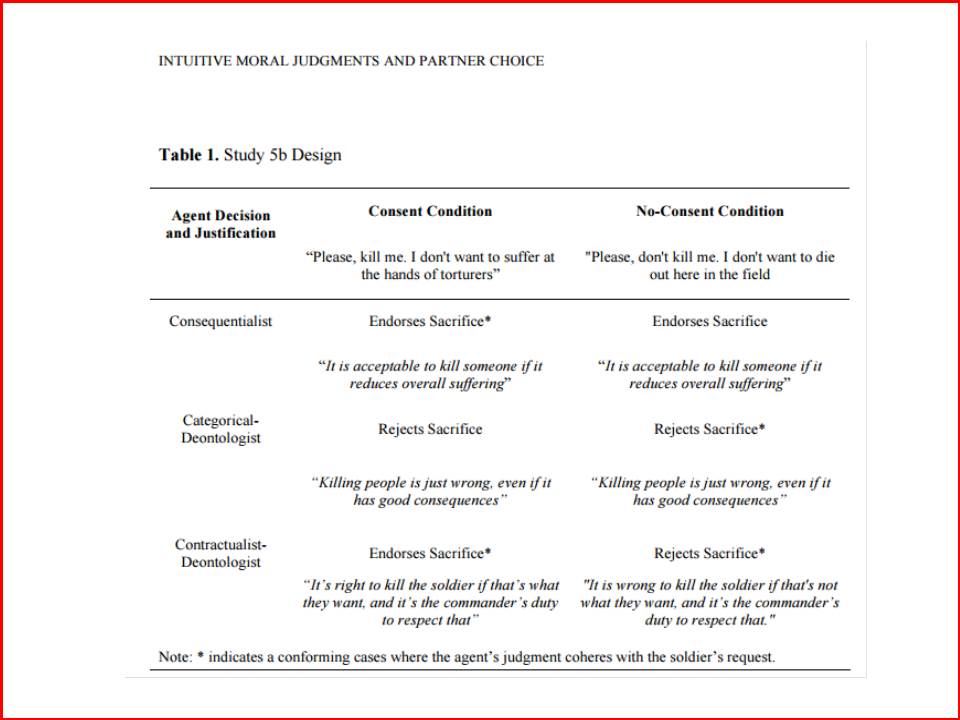
Por isso, o médico assistente acompanhado do alter ego de praticante da bioética pode beneficiar o atendimento utilizando 3 formas de idealização de renúncia num eventual conflito. Exponho abaixo uma adaptação ao apresentado em http://papers.ssrn.com/sol3/papers.cfm?abstract_id=2726330 (Quadros).
- Renúncia por uma justificativa consequencialista dominante na moralidade do ato. Uma situação ilustrativa é o endosso da renúncia do direito de autonomia do paciente imposta pelo iminente risco de morte com potencial de reversibilidade. A tolerância e a moderação do médico porventura em andamento perdem sentido pela maximização da preservação da vida do paciente.
- Renúncia por uma justificativa deontológica-categórica dominante na moralidade do ato. Exemplo é o endosso à renúncia terapêutica – transfusão de sangue- pelo médico determinada pela hierarquização do respeito à crença religiosa do paciente Testemunha de Jeová, vale dizer, admitir que a aplicação seria danosa à pessoa mesmo sabendo que teria uma consequência biológica benéfica.
- Renúncia por uma justificativa deontológica-contratualista dominante na moralidade do ato. É o caso do endosso à renúncia de uma atuação aplicável por parte do médico em função do não consentimento pelo paciente em função de preferências, desejos e objetivos muito particulares, do chamado foro íntimo, ou seja, torna-se prioritário o respeito à ordenação feita por quem seria o beneficiário da Medicina.
Em suma, a prevalência da visão de bem-estar pode oscilar desde uma conceituação coletiva de dever considerando que fins podem justificar meios independente de opiniões individuais até uma consideração singular sustentada pela unicidade daquela conexão médico-paciente.